Aurélie QURERELLE (Naturopathe, Thanatopraktrice) (nb : nous ne parlerons que du diabète sucré)
A découvrir également : Changements dans les familles : évolutions à travers le temps
Le diabète sucré s’est imposé sans bruit, au point de toucher aujourd’hui des millions de personnes. Cette maladie, souvent invisible à ses débuts, s’est propagée à une vitesse fulgurante, propulsée par nos modes de vie actuels. Chacun connaît dans son entourage une personne concernée, parfois sans même le savoir.
A lire en complément : Prénoms commençant par I : zoom sur les plus populaires
Mais que se passe-t-il vraiment à l’intérieur du corps ? Pour y voir plus clair, il faut s’intéresser à un fonctionnement aussi complexe que fascinant, où tout se joue à l’échelle des cellules.
Quelques définitions pour mieux s’y retrouver
Pancréas :
Cette glande, reliée au système digestif, remplit un double rôle. D’un côté, elle facilite la digestion grâce à ses sucs pancréatiques. De l’autre, elle sécrète dans le sang des hormones majeures, comme l’insuline et le glucagon.
Îlots de Langerhans :
Ils ne représentent qu’une infime partie du pancréas, mais leur rôle est capital. Ces petits groupes de cellules endocrines diffusent les hormones qui régulent le taux de sucre sanguin.
Insuline :
Produite par les cellules bêta des îlots de Langerhans, cette hormone permet au glucose de quitter le sang pour rejoindre les cellules et y fournir de l’énergie. Fait marquant : entre 1923 et 1930, l’insuline était même utilisée pour faire prendre du poids à certains patients.
Néoglucogenèse :
Ce terme désigne la capacité du foie à fabriquer du glucose à partir de précurseurs non glucidiques. Ce processus maintient l’équilibre glycémique, notamment lors du jeûne ou d’un effort physique prolongé.
Indice glycémique :
L’indice glycémique d’un aliment indique la vitesse à laquelle il élève la glycémie par rapport à un aliment de référence, généralement le glucose pur (indice 100). Plus il est élevé, plus l’aliment libère rapidement du sucre dans le sang.
Le diabète, concrètement
Le diabète résulte d’un dérèglement dans la gestion du sucre sanguin. Le glucose n’arrive plus à pénétrer efficacement dans les cellules, s’accumule dans le sang et provoque une hyperglycémie persistante.
Ce mécanisme découle soit d’une production insuffisante d’insuline, soit d’une mauvaise réponse des cellules à cette hormone. On parle de prédiabète lorsque la glycémie à jeun se situe entre 1,1 et 1,26 g/l, et de diabète si elle dépasse deux fois la barre des 1,26 g/l.
Les deux grands types de diabète
Voici les formes principales, qui diffèrent autant par leur origine que par leur évolution :
- Diabète de type 1
- Diabète de type 2
Le diabète de type 1
Cette forme surgit le plus souvent avant l’âge de 20 ans et concerne environ 6 % des personnes diabétiques. Il s’agit d’une maladie auto-immune : le système immunitaire détruit les cellules bêta productrices d’insuline. Le pancréas n’en produit plus, ce qui expose à des risques d’acidocétose, une accumulation dangereuse de composés acides dans le sang.
Traitement conventionnel :
L’insuline devient indispensable, administrée quotidiennement pour pallier la carence.
Approche naturelle :
Des études ont observé qu’une alimentation végétalienne stricte et sans gluten pouvait améliorer la sensibilité à l’insuline, réduisant parfois les doses nécessaires d’insuline ajoutée.
Le diabète de type 2
Dès 40 ans, une personne sur quatre est concernée. Ici, le problème vient d’une résistance progressive des cellules à l’action de l’insuline, combinée à un épuisement progressif du pancréas. Pendant des années, le corps compense en sécrétant de plus en plus d’insuline, jusqu’à l’épuisement.
Les tissus saturés en acides gras capturent le glucose, forçant le pancréas à redoubler d’efforts. À terme, il ne suit plus. Quand on évoque le diabète, c’est surtout ce phénomène de résistance à l’insuline qui domine.
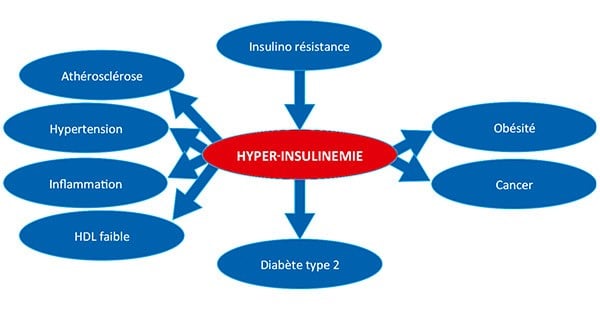
La résistance à l’insuline : le nœud du problème
Ce mécanisme se cache derrière la plupart des maladies métaboliques, diabète, obésité, et même affections cardiovasculaires. Plus la résistance augmente, plus le corps libère d’acides gras. Ceux-ci stimulent la fabrication de lipoprotéines dans le foie, amplifient la néoglucogenèse, et laissent la glycémie grimper faute d’une bonne utilisation du sucre.
Fait troublant : plus les doses d’insuline sont élevées, plus la résistance s’installe. Même si le taux de glucose s’améliore, la maladie progresse. L’insuline alimente le cercle vicieux, rendant l’élimination des acides gras toujours plus difficile.
Conséquences possibles
L’hyperinsulinisme chronique ne se limite pas au diabète. Il augmente le risque d’obésité, d’athérosclérose, d’hypertension, de troubles de la cicatrisation, de cataracte, de neuropathies, de complications rénales, d’accidents vasculaires cérébraux, et bien d’autres atteintes encore.
Signes à surveiller
Une soif inhabituelle, des urines fréquentes, une fatigue persistante, des troubles de la vision, des infections à répétition, des maux de tête, des difficultés de concentration, voire de la confusion : autant d’alertes à ne pas négliger.
Réponses médicales classiques
Le traitement débute généralement par un régime alimentaire adapté. Les spécialistes divergent : certains prônent une alimentation riche en glucides, d’autres préfèrent réduire les sucres. Un régime pauvre en glucides semble efficace à court terme, mais sur la durée, il pourrait augmenter les risques de maladies chroniques et d’inflammations. L’affaire est donc plus complexe qu’il n’y paraît.
L’activité physique régulière est également recommandée, car elle améliore la sensibilité à l’insuline.
Si les changements alimentaires ne suffisent pas et qu’aucune contre-indication ne s’y oppose, la metformine est le traitement de première intention. Si besoin, d’autres associations médicamenteuses peuvent être prescrites. L’insuline n’intervient qu’en dernier recours, lorsque les autres options ont échoué. L’objectif : maintenir une glycémie stable grâce à des médicaments qui stimulent ou imitent l’action de l’insuline (gliclazide, metformine, repaglinide, etc.).
Facteurs favorisant le diabète : décryptage
Différents éléments contribuent à l’apparition ou à l’aggravation du diabète. En voici les principaux :
- Alimentation industrielle : Excès de sucres, de graisses saturées et d’aliments transformés. Prêts à consommer, conserves, pâtisseries, sucreries, fast-foods… Si ces produits restent occasionnels, aucun souci. Mais lorsqu’ils constituent la majeure partie des repas, le risque s’envole.
- Sédentarité : L’exercice physique joue un rôle clé. Selon une étude néo-zélandaise, dix minutes de marche après chaque repas suffisent à diminuer le taux de sucre postprandial. L’activité régulière restaure la sensibilité à l’insuline et contribue à réduire le diabète.
- Surpoids, en particulier abdominal : La graisse viscérale, située autour des intestins, libère en continu des acides gras libres, qui se transforment en triglycérides dans le foie et compliquent la gestion du glucose.
- Stress, manque de sommeil, déficit en magnésium : Ces facteurs favorisent aussi le surpoids et la résistance à l’insuline, en générant une inflammation chronique.
- Consommation de sel : L’absorption du glucose dans l’intestin nécessite la présence de sodium. Surveiller le sucre caché, c’est aussi surveiller le sel.
- Excès de viande : Un apport trop élevé en fer accélère le vieillissement des cellules pancréatiques et facilite l’apparition du diabète.
Miser sur des solutions naturelles
En naturopathie, l’état de la barrière intestinale et du microbiote intestinal occupe une place centrale. Restaurer l’équilibre de cette zone est souvent le premier pas vers une meilleure santé. À noter : les personnes en situation d’obésité présentent fréquemment une flore intestinale appauvrie.
Bien entendu, l’activité physique, la vie au grand air et la réduction du stress contribuent à un meilleur fonctionnement global et à une baisse de l’acidité de l’organisme. Ne restez pas enfermés : bougez, respirez, faites du bien à votre corps !
Voici quelques axes pour renforcer l’équilibre :
- Apports en vitamines : Privilégier les vitamines B6, B9, C, E, A, connues pour leur action antioxydante. Rien de mieux qu’une alimentation variée et de qualité pour les obtenir. La différence se fait dans l’assiette, pas dans les pilules.
- Minéraux : Calcium, magnésium, sélénium… Ces éléments interviennent dans la régulation du métabolisme du sucre.
- Oméga 3 : Indispensables au bon fonctionnement du système nerveux central. Ils abaissent la pression artérielle, limitent les troubles du rythme cardiaque, réduisent l’agrégation des plaquettes et les taux de triglycérides. À privilégier : graines oléagineuses, poissons gras, huiles de colza ou de lin. Mieux vaut choisir des huiles biologiques, pressées à froid, en bouteille de verre.
- Fibres végétales : Elles ralentissent l’absorption des glucides, limitent les pics de glycémie et facilitent la régulation de l’insuline. Consommez des fruits et légumes frais, et si possible, bio.
- Limiter le gluten, les produits laitiers (surtout de vache) et la viande : Ces aliments peuvent fragiliser la barrière intestinale ou accentuer l’inflammation.
- Miser sur la cuisson douce : Les légumes vapeur conservent plus de saveur et de nutriments. Variez les épices et les herbes pour ne jamais tomber dans la routine.
- Prudence sur l’indice glycémique : Surveillez la charge glycémique globale du repas, pas seulement l’indice individuel des aliments. Les fibres atténuent la montée de la glycémie. Construisez vos repas en gardant ce paramètre à l’esprit pour mieux gérer votre énergie.
Le jeûne : une piste à explorer
Des travaux menés aux États-Unis montrent que le jeûne stimule la régénération des cellules pancréatiques. Des cycles réguliers de restriction alimentaire activent certains gènes responsables de la production de nouvelles cellules bêta. Le jeûne intermittent favorise aussi la réduction des dépôts graisseux dans le foie et le pancréas, et peut aider à retrouver une production d’insuline plus efficace (étude de Ray Taylor).
Le diabète de type 2 n’est pas une fatalité. Modifier ses habitudes, ajuster son mode de vie, c’est ouvrir la voie à une nette amélioration, voire à une rémission. Cependant, il est prudent de se faire accompagner par un professionnel de santé, chaque histoire, chaque corps, chaque difficulté mérite une approche personnalisée. Se lancer dans des régimes extrêmes ou des compléments à la mode, sans suivi, expose à des désillusions et parfois à des risques réels.
Ne sous-estimez pas l’influence de l’alimentation, mais pensez aussi à la dimension émotionnelle. Le rapport à la maladie touche à la fois au corps et à l’esprit. Prendre soin de soi, c’est aussi s’interroger sur ce que cette pathologie vient dire dans votre histoire. Tant de pistes à explorer, bien au-delà du simple chiffre affiché sur la glucomètre.